JOSÉ E. COSTA GIL1, MARÍA A. LINARI2, NATALIA PUGNALONI3, FABIO G. ZAMBON3,
FEDERICO PÉREZ MANGHI4, MARIANA REZZÓNICO5
en representación del grupo de investigadores de Argentina del Estudio HAT
1Posgrado Universidad Favaloro, Buenos Aires, 2Sección de Endocrinología y Nutrición UOM, Vicente López,
3Novo Nordisk Pharma Argentina, 4Centro de Investigaciones Metabólicas (CINME), Buenos Aires,
5Centro Privado de Endocrinología, Mendoza, Argentina
Resumen Describimos los resultados del estudio internacional no intervencionista HAT en una muestra de Argentina que evaluó las hipoglucemias graves y no graves en 433 pacientes con diabetes mellitus tipo 1 (DMT1) y 823 con diabetes tipo 2 (DMT2) tratados con insulina, mediante un cuestionario de autoevaluación doble (retrospectivo y prospectivo). La incidencia anual de al menos un evento de hipoglucemia fue 46 episodios/paciente-año en DMT1 y 14.2 en DMT2 (retrospectivo) y 96.5 y 24.6 eventos/paciente/año en DMT1 y DMT2, respectivamente (prospectivo). La hipoglucemia influyó en la calidad de vida (en escala 0-10 de temor a hipoglucemia: 60% en DMT1 y 37.6% en DMT2 puntuó de 5 a 10), en el desempeño cotidiano, laboral o académico (2.1% con DMT1 y el 3.2% con DMT2 no asistieron a su labor por hipoglucemia) y en el mayor consumo de recursos (en DMT1: 66.1% aumentó el monitoreo glucémico, 60.5% la ingesta, 51% las consultas y 60.5% redujo la insulina y el 20.9% el ejercicio, con 3.5% de internación, y en DMT2 aumentó un 46.2% el monitoreo glucémico, 43.8% las consultas, 38.6% la ingesta, el 24.1% redujo y el 13.9% salteó la dosis de insulina, 14.3% suspendió el ejercicio). Se registró mayor número de episodios en el período prospectivo. Es necesario contar con un instrumento para evaluar las hipoglucemias en la práctica clínica y con estrategias para reducir su riesgo. También es importante indagar sobre los episodios y reforzar la educación de pacientes y familiares sobre ajustes de tratamiento ante episodios de hipoglucemia.
Palabras clave: diabetes, diabetes tipo 1, diabetes tipo 2, tratamiento con insulina, hipoglucemia, Estudio HAT
Abstract Hypoglycaemia in patients with type 1 and type 2 diabetes mellitus on insulin therapy. Results
of the global HAT study in Argentina. We describe the results of the HAT study in 433 Argentinean patients with type 1 diabetes (T1D) and 823 with type 2 diabetes (T2D). HAT was an international non-interventional study assessing severe and non-severe hypoglycaemia in patients with T1D and T2D under insulin treatment through a two-part self-assessment questionnaire (retrospective and prospective). The annual incidence of at least one hypoglycaemic episode was 46 episode/patient/year in T1D and 14.2 in T2D (retrospective), 96.5 and 24.6 episode/patient/year in T1D and T2D, respectively (prospective). Hypoglycaemia affected quality of life (on a scale of 0-10 for fear of hypoglycaemia: 60% in T1D and 37.6% in T2D scored 5 to 10), daily life, occupational or academic performance (2.1% with T1D and 3.2% with T2D did not attend to their work after hypoglycaemia), and induced an increased use of health resources (T1D: 66.1% increased glucose monitoring, 60.5% food intake, 51% consultations, 3.5% hospital admissions; 60.5% reduced insulin and 20.9% exercises; T2D increased 46.2% glucose monitoring, 43.8% consultations, 38.6% food intake, 24.1% reduced and 13.9% skipped the insulin dose and 14.3% suspended exercises). Greater numbers of episodes were recorded in the prospective period. An instrument to assess hypoglycaemia in clinical practice and strategies to reduce their risk are required. It is also important to ask about the episodes and reinforce the education of patients and close relatives on hypoglycaemia prevention and treatment.
Key words: diabetes, type 1 diabetes, type 2 diabetes, insulin treatment, hypoglycaemia, HAT study
Recibido: 27-XII-2016 Aceptado: 4-X-2017
Dirección postal: José Esteban Costa Gil, Calle 41 N° 1447, 1900 La Plata, Buenos Aires, Argentina
e-mail: jecostagil@hotmail.com
*Grupo de investigadores de Argentina del estudio HAT (Hypoglycaemia Assessment Tool ) Omar E. Alvaro, Raúl O. Ambiela, Claudia E. Baccaro, Jorge F. Baldovino Bebans, Viviana Baranchuk, Leticia Barrera, Pedro Barrientos, Marcio C. Basile, Juan C. Bauchi, Guillermo Bianchi, Juan Botta, Omar C. Brea, Christian A. Cabreros, Patricio J. Cárrega, Mauricio Castro, Gustavo Ceccatto, Sergio Céspedes, Mónica Chiaradio, Marcela Cupari, Claudia De Boni, Carina H. De La Ros, Nélida L. Espeche, Narda G. Espinoza Leal, Marcelo A. Giacobino, Cristian Giannaula, Marcela Gómez, Eduardo Hidalgo, Elías Hofman, Carlos A. Larribeau, Matias R. Leiva, Gustavo Lo Giudice, Natalia E. Lueje, Gustavo J. Lujan, Cecilia Lúquez, Guillermo Marcucci, Marina Margossian, Ana M. del C. Marone, Elizabet Méndez, Mónica Meritano, Edgardo A. Morales, Cristina Moretti, Erika Nebel, Verónica Ojeda Heredia, Luis F. Palazzi, Leandra V. Parón, Carlos Perini, María L. Pomares, Adriana Primerano, Maximiliano Quindt, Silvia C. Ratzmann, Juan J. Ríos, Lilia L. Sauer, Noemí Seibel, María O. Szyszkowsky, Delfina Tietjen, Alejandro Ugarte, Marina Viciano, María C. Wassne
La hipoglucemia es la principal preocupación de pacientes y del equipo de salud cuando se requiere del uso de insulina en el tratamiento de la diabetes1, 2. Se la reconoce como una barrera terapéutica para el logro de las metas del control óptimo de la glucemia3, 4.
En general, los pacientes con diabetes mellitus, tanto tipo 1 (DMT1) como tipo 2 (DMT2), que han experimentado hipoglucemias al inicio de la insulinoterapia temen nuevos episodios, lo cual perturba el mantenimiento y limita la intensificación del tratamiento4-6. Suelen modificar su conducta para evitar la hipoglucemia mediante el aumento de la ingesta, la omisión de aplicaciones, cambios inapropiados de dosis que favorecen la inestabilidad metabólica (variabilidad inducida), el control inadecuado de la glucemia1, el aumento del automonitoreo de la glucemia y el uso más frecuente de servicios asistenciales.
La hipoglucemia se caracteriza clínicamente por manifestaciones desencadenadas por el descenso de la glucosa en sangre y tejidos por debajo de los niveles fisiológicos, como consecuencia de un exceso absoluto o relativo de insulina y del compromiso de las respuestas contrarregulatorias que evitan la caída de la glucosa3. No hay acuerdo sobre el nivel bioquímico que define su límite1, 3, 7, ni el umbral que indica el inicio de síntomas y signos, por las numerosas variables que influyen sobre la aparición e intensidad de las manifestaciones (momento biológico, tipo de diabetes, característica de las insulinas, estrategias de aplicación, antigüedad de la enfermedad, nivel de control, presencia de complicaciones, etc.).
Independientemente de los criterios para definir hipoglucemia en las guías de práctica clínica3, 7-9, los pacientes poseen su propia percepción, parecer y proceder sobre la hipoglucemia que se fundamentan en su experiencia y en la formación y educación diabetológica que han recibido.
Es posible que se subestime el impacto de la hipoglucemia en la práctica clínica, ya que no siempre los pacientes comunican los eventos, aun los recurrentes y en particular en quienes disminuye la percepción de los síntomas (hipoglucemias inadvertidas) por alteraciones de los mecanismos de contrarregulación que actúan de alerta clínica1, 3, 4, 7. La mayor parte de la información sobre la incidencia, las características y la gravedad de las hipoglucemias proviene de ensayos clínicos controlados y son escasos los estudios que reflejan la práctica clínica o la vida real y que describan además su repercusión sobre los servicios asistenciales y el impacto socioeconómico5, 6.
El estudio multinacional Hypoglycaemia Assessment Tool (HAT) fue diseñado para investigar la incidencia de hipoglucemia en adultos tratados con insulina en la práctica clínica, indagar cómo cada individuo define y responde a los episodios, y medir su impacto en la calidad de vida y en el empleo de recursos de atención sanitaria. Se realizó en 24 países de Europa, Asia y América, entre ellos Argentina, e incluyó una población total de 27 585 pacientes con DMT1 y DMT2. Los resultados globales fueron comunicados recientemente10-13.
En la presente publicación se describen los resultados del estudio HAT en Argentina con el propósito de determinar la frecuencia de episodios de hipoglucemia informados por los pacientes, analizar las características del registro y estimar las consecuencias sobre el sistema de salud.
Materiales y métodos
El estudio HAT, multicéntrico y no intervencionista, utilizó un cuestionario de auto-información para una doble evaluación: Parte 1, transversal retrospectiva de los seis meses previos y Parte 2, prospectiva observacional de cuatro semanas (Fig. 1)10-12.
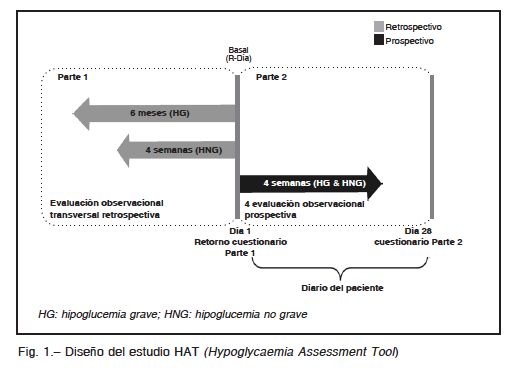
La población en investigación incluyó personas con DMT1 y DMT2 mayores de 18 años, en tratamiento ambulatorio con insulina durante al menos los 12 meses previos, alfabetizados y competentes para interpretar y aceptar el consentimiento informado. Se excluyeron los internados, analfabetos y los incapaces de completar la encuesta por escrito.
Cada sujeto completó el cuestionario de autoevaluación en dos entrevistas (inicial y a las cuatro semanas), así como un diario personal en el período prospectivo.
En la entrevista inicial de la Parte 1, el cuestionario de autoevaluación recopiló información demográfica y relativa a características del tratamiento, definición (conocimientos) y percepción de la hipoglucemia, antecedentes de hipoglucemia grave en los seis meses previos y de todos los eventos de hipoglucemia no grave de las últimas cuatro semanas. En la Parte 2 (al completar 28 días) se examinó el número de eventos de hipoglucemia grave e hipoglucemia no grave que se registraron en ese lapso, las consecuencias sobre la vida diaria, la afectación en la productividad personal, el comportamiento para evitar nuevos episodios y el uso de recursos sanitarios.
La hipoglucemia se clasificó de la siguiente manera:
Hipoglucemia severa o grave: episodio que requirió de la asistencia de un tercero3.
Todo evento de hipoglucemia: suma de los episodios graves y no graves.
Hipoglucemia nocturna: eventos que se presentaron entre la medianoche y las 06:00 a.m.
Hipoglucemia sintomática documentada: episodio con síntomas típicos que se confirmó por una medición de glucemia ≤70 mg/dl y fue registrada en el diario del paciente.
Hipoglucemia asintomática: no aparecieron manifestaciones, pero la glucemia fue ≤ 70 mg/dl y se registró en el diario del paciente.
Hipoglucemia confirmada por valores de glucosa en plasma ≤ 56 mg/dl (definición de Novo Nordisk de hipoglucemia confirmada), independientemente de los síntomas.
El objetivo primario de valoración fue el porcentaje de pacientes con DMT1 o DMT2 en tratamiento con insulina que presentó al menos un evento de hipoglucemia durante el período de observación.
Los objetivos secundarios de valoración fueron:
La incidencia anual calculada de todos los eventos de hipoglucemia, de los episodios graves y de los que resultaron en internación, para las Partes 1 y 2 del estudio.
La diferencia en las tasas informadas de incidencia anual de cualquier tipo de hipoglucemia entre las cuatro semanas previas (Parte 1) y las cuatro semanas posteriores (Parte 2) a la visita inicial (para explorar el subinforme de casos).
La relación entre los episodios de hipoglucemia y los factores de predicción, tales como la edad, el género, la duración de la enfermedad, el tiempo en tratamiento con insulina o los valores de hemoglobina glicosilada (HbA1c).
Conocimiento y definición de los pacientes sobre la hipoglucemia.
Prevalencia de la alteración en el reconocimiento de la hipoglucemia.
El temor a presentar episodios de hipoglucemia, calificado en una escala de 0 a 10 puntos, en la cual el cero indicó “ningún temor” y el diez, “totalmente atemorizado”.
El accionar de los pacientes como consecuencia de la hipoglucemia.
La repercusión de la hipoglucemia en las actividades de los pacientes (estudio, trabajo, etc.) (Fig. 1).
Todas las pruebas estadísticas tuvieron dos colas y se consideraron exploratorias, con significación estadística determinada para valores de p < 0.05. No se realizaron ajustes para comparaciones múltiples. El porcentaje de pacientes con al menos un evento de hipoglucemia durante el período de observación se determinó con intervalo de confianza (IC) del 95%, asumiendo distribución binomial. Se emplearon modelos de regresión binomial negativa estratificado según el período de exposición temporal transformado logarítmicamente, para examinar la relación entre diversos factores y la incidencia de hipoglucemia.
Resultados
De los 27 585 participantes del estudio global, 1256 correspondieron a la población de Argentina. Las características demográficas de la población en investigación se detallan en la Tabla 1; el tipo de tratamiento y otras variables del control de la glucemia se describen en la Tabla 2. El cuestionario de la parte 2 del estudio fue completado por el 79% de los participantes, 335 pacientes con DMT1 y 657 con DMT2.
El 82.7% de las personas con DMT1 y el 48.6% con DMT2 registraron al menos un episodio de hipoglucemia dentro de las cuatro semanas previas al inicio del estudio. Durante el período prospectivo el porcentaje de pacientes que experimentó al menos un episodio de hipoglucemia de cualquier tipo fue 89.9% y 46.8% para DMT1 y DMT2 respectivamente (Tabla 3).
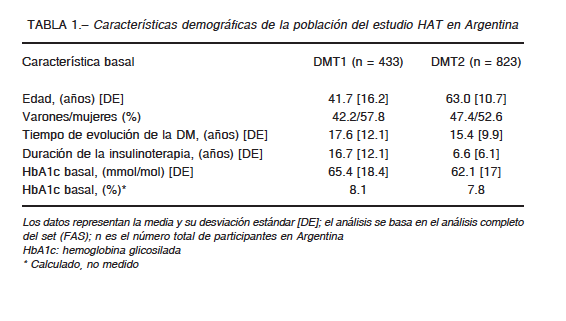
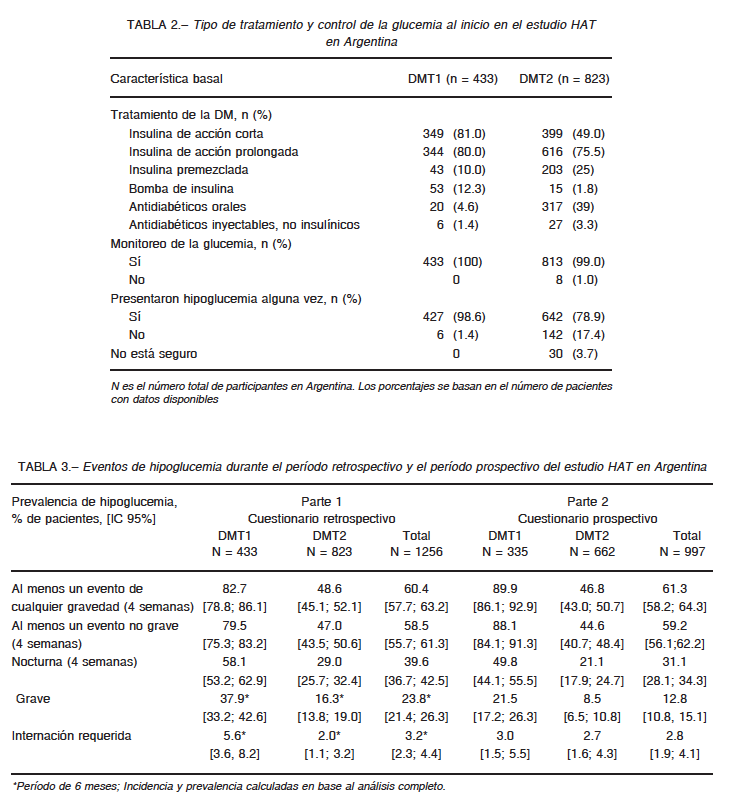
La incidencia anual de al menos un evento de hipoglucemia en el periodo retrospectivo, fue 46 episodios/paciente-año en DMT1 y 14.2 en DMT2.
La incidencia anual de al menos un evento de hipoglucemia en el periodo prospectivo, fue 96.5 y 24.6 eventos por paciente-año para DMT1 y DMT2, respectivamente.
En la Tabla 4 se describen las tasas estimadas para cada tipo de hipoglucemia.
Durante el período prospectivo, la tasa general de eventos de hipoglucemia por paciente-año fue mayor que en el período retrospectivo para ambos tipos de diabetes, con excepción de los eventos nocturnos, donde no se observó diferencia en DMT1 (p = 0.981) y, por el contrario, fueron menos frecuentes en DMT2 (p = 0.012).
El porcentaje de personas con hipoglucemia grave entre las partes 1 y 2 del estudio, se redujo de 38% a 21.5% (p = 0.013) para DMT1 y de 16.3% a 8.5% (p = 0.016) para DMT2.
Luego de aplicar el modelo de regresión binomial negativa con ajuste según todas las variables de confusión, la presentación de cualquier tipo de hipoglucemia se asoció con el período prospectivo del estudio (p < 0.001),
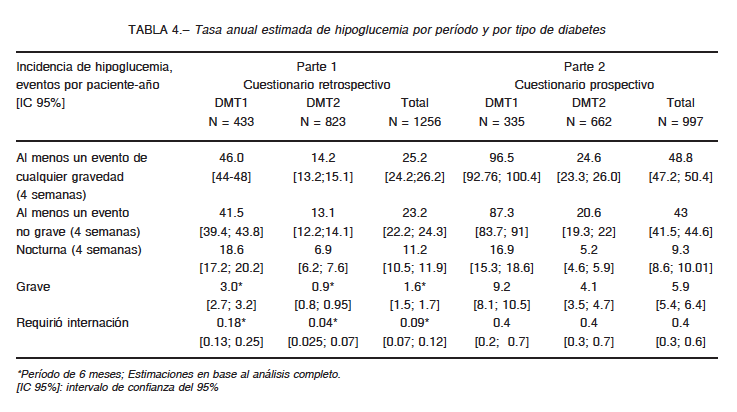
la duración de la insulinoterapia (p = 0.001), la mayor frecuencia del control de la glucemia (p < 0.001) y el género femenino (p = 0.025). Los eventos de hipoglucemia grave se relacionaron con el temor a la hipoglucemia (p = 0.002), la falta de percepción de los eventos (p = 0.013) y con el género femenino (p = 0.047).
La hipoglucemia no grave se asoció con el período prospectivo del estudio (p < 0.001) en igual medida que con la mayor frecuencia de monitoreo de la glucemia (p < 0.001) y con el género femenino (p = 0.043). Por su parte, la hipoglucemia nocturna solo correlacionó con la duración de la insulinoterapia (p = 0.008) y la frecuencia del monitoreo de la glucemia (p = 0.023).
La edad, los valores de HbA1c y la duración de la diabetes no mostraron relación con la incidencia de episodios de hipoglucemia graves y nocturnos.
En cuanto a la definición de hipoglucemia y el conocimiento de los pacientes sobre la misma, la mayoría de los pacientes tenían conocimiento sobre hipoglucemia antes de que se les explicaran las definiciones del estudio (96.5% en DMT1 y 86.3% en DMT2). La describieron en base a dos criterios: la presencia de síntomas y el resultado de la glucemia (52.9% en DMT1 y 46.6% en DMT2). El 30.9% (DMT1) y el 33.7% (DMT2), consideró solo la sintomatología. No obstante, aproximadamente el 10% de los valores informados como representativos de eventos de hipoglucemia no se ajustaron a las definiciones usadas en el estudio.
Se informó que el 13% de personas con DMT1 y el 20% con DMT2 tuvieron alteraciones en la percepción de la hipoglucemia, y de estos últimos el 4.2% presentaron intensas alteraciones para la percepción de las mismas.
Se utilizó una escala para evaluar el temor a presentar un episodio de hipoglucemia (de cero: sin temor en absoluto, a diez: atemorizado completamente). Alrededor del 60% en DMT1 y el 37.6 % en DMT2 utilizó una puntuación de 5-10; la media (DS) fue de 4.8 (2.92) para quienes tenían DMT1 y de 4.0 (3.19) para DMT2 con una mediana de 5 y 4, respectivamente.
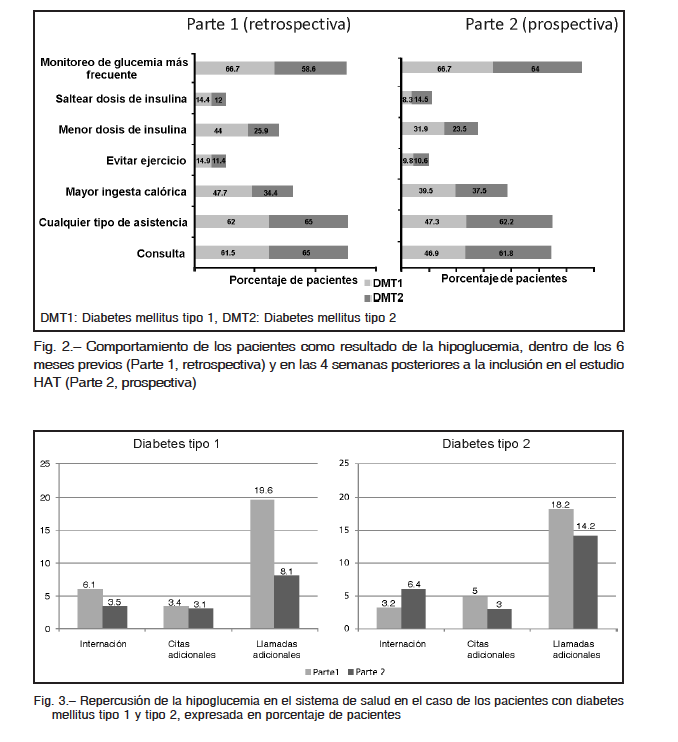
Con respecto a la actitud como consecuencia del temor a la hipoglucemia, en el grupo con DMT1 un 66.1% incrementó el monitoreo glucémico y el 60.5% la ingesta calórica. También redujeron la dosis de insulina (52.4%), consultaron más a su médico/enfermera (51%), evitaron el ejercicio (20.9%) y saltearon dosis de insulina (18.5%).
En el grupo con DMT2, el 46.2% aumentó el automonitoreo glucémico, el 43.8% consultó a su médico o enfermera, el 38.6% elevó el consumo calórico, el 24.1% redujo la dosis de insulina, 14.3% suspendió el ejercicio y el 13.9% salteó dosis de insulina.
En el registro retrospectivo, las conductas más frecuentes luego de experimentar un episodio de hipoglucemia fueron el aumento de la ingesta y de la frecuencia del automonitoreo de la glucemia, la reducción de la dosis de insulina (44% en DMT1) y consultar con algún profesional de la salud (Fig. 2).
Al comparar las actitudes ante la hipoglucemia en la evaluación prospectiva con la retrospectiva, se observó que en DMT1 fue menos frecuente la reducción de las dosis de insulina (31.9%) y el aumento de la ingesta de alimentos (39.5%). Por su parte, en DMT2 aumentó la frecuencia del monitoreo de la glucemia y se mantuvo el porcentaje de consultas con profesionales de la salud (Fig. 2).
Al confrontar el uso de recursos en los registros retrospectivo y prospectivo, el 3.5% de los pacientes con DMT1 requirió internación, el 3.1% solicitó una nueva cita de control y el 8.1% realizó llamadas telefónicas adicionales a su médico. En DMT2 hubo un porcentaje que requirió internación por hipoglucemia (6.4%), pero menos llamadas telefónicas adicionales al médico (14.2%) (Fig. 3).
El 2.1% de las personas con DMT1 y el 3.2% con DMT2 con dedicación de tiempo parcial o completo a diferentes labores o al estudio, requirieron licencia por algún episodio de hipoglucemia durante el período prospectivo. El número de días con llegadas tarde al trabajo o a clases fue 1.4 días y 1.3 días y/o el abandono antes de término de sus actividades fue 1.7 días y 1.3 días, en personas con DMT1 y DMT2, respectivamente.
Del registro general tanto para DMT1 como para DMT2, las hipoglucemias se presentaron con mayor frecuencia durante el sueño y de manera decreciente durante el reposo, la ingesta de alimentos o al realizar ejercicios.
Discusión
El estudio HAT muestra que la frecuencia de hipoglucemia es elevada y no se registra la realidad en la práctica clínica. Los datos que se presentan son los primeros sobre incidencia de hipoglucemia en la “vida real” de pacientes con DMT1 y DMT2 en tratamiento con insulina en Argentina.
La tasa de eventos anuales de hipoglucemia de cualquier intensidad fue mayor que la que se determinó en la
población del estudio HAT global (96.5 y 24.6 eventos por paciente-año en DMT1 y DMT2 en Argentina, versus 73.3 y 19.3 eventos por paciente-año en el HAT global)10-12.
El número de eventos de hipoglucemia que se registraron en la evaluación prospectiva fue superior al del período retrospectivo. Esto sugiere un significativo subinforme que concuerda con los datos del estudio global10-12. Es posible que los pacientes hayan aumentado su nivel de alerta de percepción de síntomas, luego de incorporar nuevos conceptos sobre las hipoglucemias.
Sin embargo, el número de eventos graves en el informe prospectivo fue menor, lo cual se podría relacionar al sentimiento negativo que mantiene cada persona que ha padecido una hipoglucemia grave y que lo llevaría a sobreestimar el número de episodios que recuerda. Asimismo, en la DMT2 se observó una tasa alta de hipoglucemias graves. Resulta difícil determinar si se interpretó correctamente la definición de ayuda de un tercero para clasificar el evento como grave, que pudo producir una sobrestimación de los mismos. La falta de percepción de la hipoglucemia podría ser responsable de la progresión de los síntomas hacia cuadros más graves. Otros factores involucrados podrían ser: deficiencias en el conocimiento de la enfermedad, alto requerimiento de insulina, utilización de fármacos insulinosensibilizadores y pobre adherencia al plan de alimentación.
En el estudio, los episodios de hipoglucemia grave ocurrieron en personas con DMT2 tratadas con insulina con mayor frecuencia que otros datos publicados y produjeron marcada morbilidad1.
Con el avance de la enfermedad y del tratamiento, los mecanismos contra-regulatorios que neutralizan la caída de la glucosa se deterioran y la respuesta autonómica tiende a desencadenarse con niveles de glucemia cada vez más bajos1, 3, 7. En los pacientes con DMT2 en tratamiento con insulina, el antecedente de hipoglucemias a repetición y la duración de la insulinoterapia aumentan el riesgo de episodios nuevos o más graves1, 7.
Se destaca, de manera coincidente con los datos globales del estudio HAT, que en la población argentina la frecuencia de hipoglucemias nocturnas no se modificó en las evaluaciones retrospectiva y prospectiva. Los episodios nocturnos conllevan recuerdos desagradables y duraderos, por lo cual no se olvida el evento y hasta se podría sobreestimar su frecuencia en la evaluación retrospectiva.
Durante el período prospectivo se utilizaron en conjunto los datos del cuestionario y de los diarios de registro de los pacientes para reducir el sesgo de memoria, con mayor confiabilidad de los datos sobre prevalencia de hipoglucemia, pero también pudo potencialmente sobreestimar las tasas de hipoglucemia13.
La HbA1c no mostró relación con la incidencia de hipoglucemia grave y nocturna, que resultó frecuente incluso en las personas con niveles de HbA1c muy superiores al objetivo. Los datos concordaron con las cifras del HAT global (IRR = 1.0)9 (incidence rate ratio, por sus siglas en inglés) para hipoglucemia grave y cualquier hipoglucemia.
Las hipoglucemias afectaron de modo significativo la actividad cotidiana, independientemente del tipo de diabetes y generaron reacciones nocivas para el control de la enfermedad. En Argentina, se afectó el cumplimiento del tratamiento, ya que, ante el temor de experimentar una hipoglucemia, el 18.5% de los pacientes con DMT1 y el 13.8% con DMT2 omitieron alguna dosis de insulina.
Luego de una hipoglucemia, fue marcado el aumento de la frecuencia del automonitoreo de la glucemia, de llamadas telefónicas y de consultas adicionales a los profesionales de la salud. En la parte prospectiva del grupo con DMT2 persistió la conducta del uso de mayores recursos de asistencia sanitaria luego de cada episodio. A corto plazo, es adecuado el aumento del monitoreo de la glucemia para prevenir la hipoglucemia, en especial en quienes no perciben las manifestaciones de alarma. Sin embargo, si persiste el temor, favorece el uso no racional de recursos para el cuidado de la salud5.
La hipoglucemia produjo un impacto negativo en el desempeño laboral o en la vida de estudiantes. La solicitud de licencias fue más frecuente en las personas con DMT2.
Los resultados coinciden con los de publicaciones recientes que confirman que es común la falta de informe de los episodios de hipoglucemia al equipo de salud y la omisión o modificación de dosis o de horarios de aplicación de la insulina, entre otras conductas que pueden interferir en los propósitos del tratamiento5, 6, 14, 15.
La Encuesta sobre Hipoglucemia Nocturna y Diurna evaluó el impacto de la hipoglucemia no grave en 493 pacientes con DMT1 y DMT2 en seis países, entre ellos Argentina (n = 78). Más de la mitad de los pacientes registró una hipoglucemia diurna y el 72% un episodio nocturno, el 20% redujo la dosis de insulina, el 25% contactó a su médico y el 8% reconoció su influencia sobre las actividades cotidianas16.
La encuesta Global Attitudes of Patients and Physicians (GAPP2)15, 17, 18 incluyó personas con diabetes en tratamiento con insulinas análogas y a médicos especialistas y de atención primaria, incluso de Argentina. En el mes previo a la encuesta un tercio de los pacientes refirió que presentó una hipoglucemia y de ellos, luego del episodio, un cuarto omitió al menos una dosis (comparado con el 12% de las personas con DTM2 en HAT). El 11% modificó el horario de administración y el 13% redujo la dosis de insulina basal (26% de las personas con DMT2 en HAT). En el GAPP2 se halló correlación entre hipoglucemias e irregularidades en la administración de la insulina17, 19.
Los estudios refieren las consecuencias de la hipoglucemia sobre la economía de la salud, no solo sobre costos directos (mayor uso de recursos sanitarios) sino también indirectos, por la pérdida de productividad y el aumento del riesgo de complicaciones debido a los desajustes que se producen en la terapéutica20-22. A largo plazo, las hipoglucemias implican mayores gastos individuales y para el sistema de salud y la sociedad.
Con frecuencia se omite deliberadamente la comunicación de los episodios de hipoglucemia al equipo de salud5-7, 23. En un estudio con pacientes en tratamiento con insulina con una tasa anual de eventos similar a la del HAT en Argentina, el 65% con DMT1 y el 50%-59% con DMT2 muy pocas veces o nunca informaron sobre la hipoglucemia6. Las razones variaron desde considerar que no era importante, hasta el temor a perder la licencia para conducir vehículos.
Las fortalezas del estudio HAT fueron el contexto en el cual se realizó: la vida real (evaluó de manera directa la incidencia de hipoglucemia en la población con diabetes en tratamiento con insulinas) y el tamaño de la muestra, que resultó representativa de la población con diabetes. Las limitaciones incluyeron la naturaleza observacional del diseño, la dependencia de la información de los pacientes (con la subjetividad implícita a pesar de las explicaciones aportadas) y la falta de estratificación de la población según variables asociadas con mayor riesgo de hipoglucemia (consumo de alcohol, duración de la enfermedad, comorbilidad renal, presencia de malabsorción, falta de percepción de los síntomas).
Se concluye que en la Argentina la frecuencia de hipoglucemias en los pacientes con diabetes que reciben insulina es alta. La elevada tasa calculada de hipoglucemia de cualquier nivel de intensidad se acompaña de reducción u omisión de dosis de insulina, del aumento en la frecuencia del automonitoreo y del uso de recursos sanitarios adicionales.
Debido a las consecuencias negativas sobre la calidad de vida y el desempeño de las personas con DM, se requiere de un instrumento de evaluación específico y simple de las hipoglucemias en la práctica clínica. Las estrategias para reducir el riesgo de hipoglucemia deben incluir: la pesquisa de los episodios por parte de los profesionales de la salud que permitan adecuar el tratamiento, la educación del paciente y de su entorno sobre las manifestaciones y los procedimientos de autogestión, para evitar o minimizar y tratar los eventos, y que se acompañe además de estímulos para que no oculten ni subestimen los episodios.
Agradecimientos: Al equipo de Agencia Médica por su colaboración. El apoyo editorial fue financiado por Novo Nordisk A/S.
Conflicto de intereses: El estudio HAT fue patrocinado por Novo Nordisk. José E. Costa Gil ha desarrollado actividades en Grupos Consultivos y disertado para Novo Nordisk, Eli Lilly, Sanofi Aventis, Medtronic, Boehringer Ingelhein, Abbott, Astra Zeneca y ha disertado para Novartis, Merck-Serono. María Amelia Linari no presenta conflictos de intereses. Natalia Pugnaloni es empleada de Novo Nordisk. Fabio G. Zambon. Recibió honorarios como investigador de Novo Nordisk. Se incorporó al staff de Novo Nordisk Argentina en julio de 2016. Federico Perez Manghi no presenta conflictos de intereses. Mariana Rezzónico recibió honorarios como investigadora por parte de Novo Nordisk, Eli Lilly, Jansseg y Glaxo Smith Kline; recibió honorarios como disertante por parte de Novo Nordisk Y Glaxo Smith Kline.
Bibliografía
1. Briscoe V, Davis S. Hypoglycemia in type 1 and type 2 diabetes: physiology, pathophysiology and management. Clin Diabetes 2006; 24: 115-21.
2. Kunt T, Snoeck FJ. Barriers to insulin initiation and intensification and how to overcome them. Int J Clin Pact 2009; 63 (Suppl 164): 6-10.
3. Seaquist ER, Anderson J, Childs B, et al. Hypoglycemia and diabetes: a report of a workgroup of the American Diabetes Association and the Endocrine Society. Diabetes Care 2013; 36: 1384-95.
4. Gagliardino JJ, Costa Gil JE, Faingold MC, Litwak L, Fuente GV. Insulina y control de la diabetes en la Argentina. Medicina (B Aires) 2013; 73: 520-8.
5. Weitgasser R, Lopes S. Self-reported frequency and impact of hypoglycaemic events in insulin-treated diabetic patients in Austria. Wien Klin Wochenschr 2015; 127: 36-44.
6. Östenson CG, Geelhoed-Duijvestijn P, Lahtela J, Weitgasser R, Markert Jensen M, Pedersen-Bjergaard U. Self-reported non-severe hypoglycaemic events in Europe. Diabet Med 2014; 31: 92-101.
7. Kenny C. When hypoglycemia is not obvious: diagnosing and treating under- recognized and undisclosed hypoglycemia. Prim Care Diabetes 2014; 8: 3-11.
8. European Agency for Medicinal Products (EMEA). Note for guidance on clinical investigation of medicinal products in the treatment of diabetes mellitus. En: http://www.ema.europa.eu/docs/en_GB/document_library/Scientific_guideline/2009/09/WC500003262.pdf; consultado diciembre 2016.
9. Canadian Diabetes Association Clinical Practice Guidelines Expert Committee. Hypoglycemia. En: http://guidelines.diabetes.ca/Browse/Chapter14; consultado diciembre 2016.
10. Khunti K, Alsifri S, Aronson R, et al. Self-reported hypoglycemia: a global study of 24 countries with 27,585 insulin-treated patients with diabetes: the HAT study. Presentado en 10th International Diabetes Federation – Western Pacific Region Congress y 6th AASD Scientific Meeting, 21-24 de noviembre de 2014, Singapur. Diabetes Res Clin Pract 2014; 106 (Suppl 1): 112.
11. Pedersen-Bjergaard U, Alsifri S, Aronson R, et al. Patient responses following hypoglycemia in the HAT study: a global population-based study of insulin-treated patients with diabetes. Presentado en 10th International Diabetes Federation -. Vols. Western Pacific Region Congress y 6th AASD Scientific Meeting, 21-24 de noviembre de 2014, Singapur. Diabetes Res Clin Pract 2014; 106 (Suppl 1): S104-5.
12. Khunti K, Alsifri S, Aronson R, et al. Self-reported hypoglycaemia: A global study of 24 countries with 27,585 insulin treated patients with diabetes. The HAT study. Presentado en 50th Annual Meeting of the European Association for the Study of Diabetes (EASD), 15-19 de septiembre de 2014, Viena, Austria. Diabetologia 2014; 57 Suppl 1: S201.
13. Khunti K, Alsifiri S, Aronson R, et al. Rates and predictors of hypoglycaemia in 27585 people from 24 countries with insulin-treated type 1 and type 2 diabetes: the global HAT study. Diabetes Obes Metab 2016; 18: 907-15.
14. Costa Gil JE, Litwak LE, Fuente GV, Faingold MC. Adhe-rencia terapéutica y flexibilidad en el uso de las insulinas basales. Medicina (B Aires) 2014; 74: 273-81.
15. Peyrot M, Barnett H, Meneghini LF, Schumm-Draeger PM. Insulin adherence behaviors and barriers in the multinational Global Attitudes of Patients and Physicians in Insulin Therapy study. Diabetic Med 2012; 29: 682-9.
16. Buso C, Yuma M, Pugnaloni Rodríguez N, Maffei L. Impact of nocturnal and daytime non-severe hypoglycaemic events on people with diabetes in Argentina. IDF World Diabetes Congress, 2-6 de diciembre de 2013, Melbourne, Australia.
17. Brod M, Rana A, Barnett AH. Adherence patterns in patients with type 2 diabetes on basal insulin analogues: missed, mistimed and reduced doses. Curr Med Res Opin 2012; 28: 1933-46.
18. Brod M, Rana A, Barnett AH. Impact of self-treated hypoglycaemia in type 2 diabetes: a multinational survey in patients and physicians. Curr Med Res Opin 2012; 28: 1947-58.
19. Gagliardino JJ. Encuesta GAPP 2 en Argentina: Irregularidades en la dosificación de insulina y automanejo de la hipoglucemia en personas con diabetes tipo 2 tratadas con insulina. XV Congreso de la Asociación Latinoamericana de Diabetes, Noviembre, 12-15, 2013, Cancún, México.
20. Zoungas S, Patel A, Chalmers J, et al. Severe hypoglycemia and risks of vascular events and death. N Engl J Med 2010; 363: 1410-8.
21. Zhao Y, Campbell CR, Fonseca V, Shi L. Impact of hypoglycemia associated with antihyperglycemic medications on vascular risks in veterans with type 2 diabetes. Diabetes Care 2012; 35: 1126-32.
22. Desouza CV, Bolli GB, Fonseca V. Hypoglycemia, diabetes, and cardiovascular events. Diabetes Care 2010; 33: 1389–94.
23. Ahrén B. Avoiding hypoglycemia: a key to success for glucose-lowering therapy in type 2 diabetes. Vasc Health Risk Manag 2013; 9:155-63.
– – – –
LA TAPA
Haematoxylon campechianum. Logwood. Sello postal de Saint Lucia, emisión de 1984. Serie Recursos forestales de árboles nativos. Catálogo Ivert et Tellier N° 640. Sello y fotografía Dr. Claudio Zuckerberg. Digitalización BB.
El Haematoxilon campechianum L. (“leño de sangre”), Palo de Campeche, Palo de tinte, fuente de la hematoxilina. Árbol de no más 15 m de altura, de tronco retorcido, nudoso y espinoso; hojas perennes, flores amarillas de agradable perfume, el fruto son vainas con dos semillas; nativo de Yucatán, del litoral del golfo de México y del mar Caribe. Las virtudes tintóreas de la madera, duramen color rojo sangre, fueron usadas por los mayas y reconocidas por los españoles; difundidas en Europa originaron un vasto comercio, el saqueo de los bosques y conflictos entre españoles y piratas, corsarios, luego comerciantes británicos que culminaron con la creación del único estado monárquico de América, el reino de Belice, la reina es Elizabeth II de Gran Bretaña.
La hematoxilina fue introducida en la microtécnica desde el año 1848; en 1891 Paul Mayer (1848-1923) establece que la hematoidina, hematoxilina oxidada, es la que tiñe los núcleos, se agrega la sintética eosina para teñir el citoplasma y llegamos a la irremplazable hematoxilina-eosina del diagnóstico histopatológico (Bracegirdle B. A history of microtechnique, 2nd. Edition, Lincolnwood Il; Science Heritage, 1986). La técnica tiene un apólogo (Rosai J. Apología de la hematoxilina eosina. Rev Esp Patol 1999; 32: 499-505). Para una demostración de sus bondades diagnósticas ver: Chan JKC, The wonderful colors of hematoxilin-eosin stain in diagnostic surgical pathology. Int J Surg Path 2014; 22: 12-32.
