Las políticas de visitas en cuidados intensivos (UCI) se han modificado en los últimos años. Se han extendido los horarios y se ha empoderado a las familias de acuerdo con una tendencia internacional basada en estudios clínicos que muestran beneficios 1 como aumento de los días libres de ventilacion mecánica, reduccion del delirium y mayor independencia funcional al alta, así como también a un paradigma de cuidados centrados en los pacientes y su familia 2. Esto contribuye a liberar a los pacientes de ciertos aspectos iatrogénicos del cuidado que amenazan su sentido de autoestima y dignidad humana. Sin embargo, la pandemia de coronavirus ha alterado de manera significativa la dinámica de trabajo y han surgido políticas sanitarias y estrategias que limitan las visitas incluso en situaciones de final de la vida, generando disconfort en los pacientes, sus familias y el personal de salud 3.
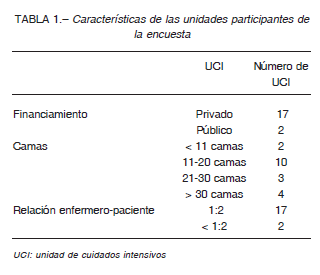
Llevamos a cabo una encuesta estructurada para comprender los cambios en estas políticas durante la epidemia de coronavirus en la Ciudad de Autónoma de Buenos Aires (CABA). Se contactó a 50 jefes de servicio de UCI de CABA, y se llevó a cabo una encuesta online entre el 20 y el 27 de Junio de 2020. Se obtuvieron 19 respuestas (tasa de respuesta 38%). Las características de los centros participantes se detallan en la Tabla 1.
Antes de la pandemia, 12 UCI no tenían restricción al horario de visita, 6 tenían hasta 2 horas diarias de visitas y 1 de las UCI tenía 2 a 4 horas diarias de visita. Respecto al número de visitantes admitidos, 17 UCI permitían el ingreso de 2 a 4 personas durante la visita, mientras que 2 UCI permitían el ingreso de 1 persona. Todas las unidades realizaron cambios en la política de visitas durante la pandemia (12 UCI no tenían visitas, 3 UCI permitían hasta 2 horas de visita, 3 UCI continuaban sin restricción a las visitas y 1 UCI permitía visitas durante 2 a 4 horas por día. Las unidades que mantuvieron las visitas limitaron el ingreso a un solo familiar por paciente. De un total de 19 UCI, 11 de ellas no contaban con dispositivos especialmente dedicados para realizar videollamadas con los familiares. Ninguna UCI permitía visitas a pacientes con PCR + para SARS-CoV-2. En situaciones de final de vida, solo 11 UCI permitían el ingreso excepcional de familiares a modo de despedida con equipo de protección personal.
Los resultados de la presente encuesta muestran que, como consecuencia de la pandemia, se registraron cambios radicales en la política de visitas en UCI de CABA.
Actualmente, dos de cada tres UCI no permiten el ingreso de familiares, ni siquiera en situaciones de final de la vida, ni en pacientes ingresados por otras enfermedades diferentes al SARS-CoV-2. La mayoría de las unidades tampoco cuentan con dispositivos específicos para brindar vías alternativas de comunicación.
Las políticas restrictivas tienen el objetivo de limitar la transmisión viral y proteger a pacientes, familiares y personal de salud, siendo esto de suma importancia en el contexto de una pandemia con elevada tasa de ocupación de camas y potencial limitación del recurso humano. Sin embargo, la aplicacion de estas políticas podría tener efectos que no han sido adecuadamente considerados, con un impacto negativo significativo.
La presencia familiar podría reducir el delirium 4 que ha sido asociado a alteraciones cognitivas a largo plazo 5. De manera coincidente, los informes iniciales 6 demuestran una elevada incidencia de delirium en pacientes con COVID-19. Por otro lado, la presencia de los familiares es fundamental, ya que estos funcionan como mediadores que orientan al personal de salud hacia las necesidades de los pacientes que se encuentran sedados o con alteraciones cognitivas, colaborando en la toma de decisiones.
Los familiares y cuidadores de pacientes críticos tienen un riesgo aumentado de padecer depresión, ansiedad, y trastorno por estrés post-traumático 7. El efecto de las políticas restrictivas de visitas sobre estas variables no puede aún ser analizada pero es al menos razonable pensar que pueda tener un efecto negativo. En este sentido, un estudio 8 sobre pacientes que fallecen en UCI pudo identificar como factores de riesgo para duelo complicado la imposibilidad de despedirse, el morir intubado y una comunicación poco satisfactoria con el equipo de cuidados intensivos, todos factores presentes durante la pandemia.
La existencia de una brecha digital 9 y el menor acceso a tecnologías de la información y la comunicación de la población de menor nivel socioeconómico y mayor edad, podría exacerbar las desigualdades ya existentes en los cuidados de la salud. El hecho de que el 58% de las UCI no cuenten con dispositivos para la comunicación con las familias, profundiza aún más estas diferencias.
La población socialmente más vulnerable y los mayores de 65 años serían así los más perjudicados por estos modelos restrictivos.
Finalmente, la restricción de visitas en situaciones de final de la vida podría generar distrés e injuria moral en el personal de salud, asociándose a morbilidad psicológica posterior como estrés post traumático, depresión, ideación suicida y fatiga 10.
Estos resultados presentan limitaciones que deben ser tenidas en cuenta. Se trata de una muestra parcial que puede no representar el universo de UCI de CABA. La mayoría de las unidades participantes son de financiamiento privado y no podemos saber si una mayor participación de unidades de financiamiento público arrojaría resultados diferentes. Por otro lado, la encuesta se llevó a cabo a fines de junio, por lo que se desconoce si la mayor cantidad de casos diarios informados y el aumento de la tasa de ocupación de UCI se tradujo en un cambio mayor en las políticas de visitas.
Teniendo en cuenta los factores aqui presentados, consideramos que es razonable que cada institución reevalue las políticas de visitas, con el objetivo de poder alcanzar un equilibrio que permita respetar las normas de bioseguridad y a su vez facilitar la presencia familiar, especialmente en situaciones del final de la vida. En este sentido, cabe destacar que el Gobierno de la Ciudad de Buenos Aires, el 24 de agosto de 2020 presentó un protocolo con el objetivo de establecer los lineamientos correspondientes a fin de garantizar el acompañamiento de pacientes críticos y/o en últimos días de vida, en un
marco de seguridad, información y contención.
Christian A. Casabella García, Fernando Pálizas, Carlos A. Solano Rueda, María Emilia Guantay, Carla D. Garay
Unidad de Cuidados Intensivos, Centro Médico Integral Fitz Roy, Buenos Aires, Argentina
e-mail: chcasabella@gmail.com
1. Ely EW. The ABCDEF bundle: science and philosophy of how ICU liberation serves patients and families. Crit Care Med 2017; 45:321-30.
2. Davidson J, Aslakson RA, Long AC, et al. Guidelines for family-centered care in the neonatal, pediatric, and adult ICU. Crit Care Med 2017; 45:103-28.
3. Diario La Nación. En: https://www.lanacion.com.ar/sociedad/coronavirus-registro-intimo-agonia-soledad-entierrosescondidas-nid2365443; consultado agosto 2020.
4. Rosa RG, Tonietto TF, da Silva DB, et al. Effectiveness and safety of an extended ICU visitation model for delirium prevention: a before and after study. Crit Care Med 2017; 45:1660-7.
5. Pandharipande PP, Girard TD, Jackson JC, et al. Longterm cognitive impairment after critical illnes. N Engl J Med 2013; 369:1306-16.
6. Helms J, Kremer S, Merdji H, et al. Delirium and encephalopaty in severe COVID-19: a cohort analysis of ICU patients. Critical Care 2020; 24: 491.
7. Cameron JI, Chu LM, Matte A, et al. One year outcomes in caregivers of critically ill patients. N Engl J Med 2016; 374: 1831-41.
8. Kentish Barnes N, Chaize M, Seegers V, et al. Complicated grief after death of a relative in the intensive care unit. Eur Respir J 2015; 45: 1341-52.
9. Instituto Nacional de Estadísticas y Censos: En: https://www.indec.gob.ar/uploads/informesdeprensa/mautic_05_20A36AF16B31.pdf; consultado agosto 2020.
10. Kok N, Hoedemaekers A, van der Hoeven H, Zegers M, van Gurp J. Recognizing and supporting morally injured ICU professionals during the COVID-19 pandemic. Intensive Care Med 2020; 46: 1653-4.
